トップ > 当科での臨床 > 治療法
治療法
1. 顕微鏡手術(マイクロサージェリー)
頭蓋内出血、くも膜下出血、脳虚血、良性および悪性脳腫瘍、脊椎および脊髄外科、機能性脳疾患、小児先天性奇形などに対する繊細で高度な手術は顕微鏡下に数倍から20倍程に拡大した術野で行います。このようにして髪の毛ほどの血管を腫瘍から剥がしたり、1ミリ以下の血管を吻合したりして、脳に障害を残さぬように細心の注意を払って手術を進めています。手術用顕微鏡のほかにも、術中に手術部位を正確に示す手術用ナビゲーションシステムや、術中にも脳の機能を正確に把握する術中モニタリングを駆使することにより手術による脳や神経の損傷を予防し、より正確で、より安全な手術を行っています。いずれの疾患に対しても多くの患者さんの治療を実施しており、良好な結果をあげています。
2. 開頭術
くも膜下出血、脳出血、脳腫瘍などの手術用顕微鏡使って手術を行う場合には、最初に頭蓋骨に数センチ大の窓を開ける開頭術を行います。脳の外側にある出血(硬膜外血腫や硬膜下血腫)を取り除くだけでよい場合には、顕微鏡手術ではなく開頭術だけで処置が可能です。全身麻酔で行うため、術中の痛みの心配はありません。
以前、脳神経外科の手術を行う場合、髪の毛を全部剃っていましたが、当科では数年前から髪の毛を一切切ることのない無剃毛による手術を行っています。手術の傷も髪の毛の中に隠れるようにしていますので、学校や仕事など術後の社会復帰に支障はありません。
3. 穿頭術
慢性硬膜下血腫や、水頭症に対する脳室ドレナージ術の場合には、頭皮に3~4センチ位の切開を加え、頭蓋骨に1cmほどの小さな孔を開けて手術を行います。局所麻酔で可能であるため、患者さんに非常に負担のかからない手術です。
4. 脳血管内手術(血管内治療)
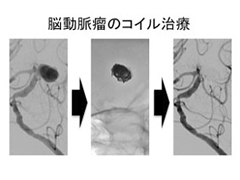
(1)脳動脈瘤・脳動静脈奇形に対する塞栓術
通常の開頭術に比べて体への負担が少ない治療法です。従って高齢の方や、他の病気を合併している患者さん、あるいは開頭術が難しい場合でも施行可能であり、通常3日間ほどの入院です。足の付け根の動脈からカテーテルという細い管を目的部位まで挿入し、種々の塞栓物質(金属コイル、粒子・液体塞栓物質)を血管の異常部分に詰めることにより治療します。脳動脈瘤、脳動静脈奇形だけでなく他の脳血管障害にも応用可能です。
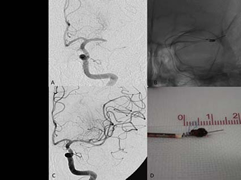
(2)経皮的脳血管拡張術
頭頚部の血管が細く、脳梗塞の原因となりうる場合には、バルーンカテーテルという風船のついた管を用いて血管を広げ、血管を形成する方法です。当科ではこれまで300例以上の患者さんに治療を行ってきました。最近の治療器具の進歩により頭蓋内の血管に対しても安全に施行できるようになってきています。
(3)ステント留置術
上記と同様、頭頚部に血管が細い場合にステントという金属の筒を用いて血管を広げる方法です。バルーンだけの形成に比べ、血管の解離(かいり)や再狭窄を予防でき、長期的な効果が得られる方法です。当科では2008年に健康保険での治療が認められる前からこの治療を行っており、すでに500例の治療を行いました。術中には、血管内超音波や脳領域では先駆的な赤外線を用いた血管内光干渉断層撮影(OCT)を駆使し、より良い治療を提供できるよう努めています。

(4)再開通療法
不整脈の患者さんに多く見られる、脳の太い血管が血栓で突然つまって大きな脳梗塞をきたす脳塞栓症は、何もしなければ50%ほどの死亡率といわれています。 しかし、脳の血管が詰まってごく早い時間(超急性期)であれば、ステント型リトリーバーをはじめとする血栓回収機器を閉塞血管に挿入し、血栓を機械的に回収する治療法が有効であり、90%の確率で閉塞血管を開通させることができます。治療が成功した場合には劇的な症状の改善が見られます。
5. 定位放射線治療(ライナックラディオサージェリー)
「定位」とは耳慣れない言葉だと思いますが、病変の位置を正しく定めるという意味です。放射線治療を行うときには、病変部分だけにたくさんの放射線がかかり、その周囲にある正常の脳には極力余分な放射線がかからないことが理想的です。そのため頭部にリングを装着してCTやMRIを撮影し、照射するターゲット(多くは脳腫瘍)の位置を三次元的に正しく位置を定めます。その上で、コンピューターで計算を行って病変部分だけに高いエネルギーの放射線がかかる照射計画をしています。ガンマナイフも定位放射線治療の一つとして知られていますが、ライナックラディオサージェリーは転移性脳腫瘍などにおいて、ガンマナイフとほぼ同等の治療効果を得ています。半日の治療で終了するため、入院期間も短く済みます。
現在は頭部にリングを装着せずに、顔の輪郭に合わせたマスクを作成することで多数回にわけて分割照射することが可能となりました(定位分割照射)。これにより正常の脳には余分な放射線がかからず、放射線照射による合併症(脳浮腫)の発現を少なくできるようになりました。
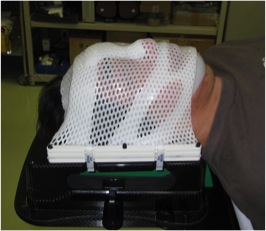
▲radiosurgery
6. 放射線外照射
脳腫瘍の中には放射線が有効なものから無効なものまで様々あります。放射線外照射を行う場合は主に3つの場合があります。①MRIなどの画像診断で放射線が非常に有効な腫瘍と判断された場合で、この時は手術ではなく放射線外照射を第一選択とすることがあります。②手術中に放射線が非常に有効な腫瘍と診断された場合で、この時は無理せず手術を終了し手術後に放射線外照射を行うことがあります。③放射線が有効とされる腫瘍で、手術で腫瘍が全て摘出できない場合です。放射線外照射の方法として、脳全体に放射線治療を行う全脳照射や病変部に対して部分的に外照射を行う局所照射・拡大局所照射があり、時に脊髄に放射線外照射を行うこともあります。また放射線の線量に関しては、腫瘍の種類や併用する化学療法の有無、患者さんの現在と将来の状態などを考慮し適切な線量計画を行っています。
7. 化学療法
脳腫瘍に対する化学療法は重要な治療法の一つですが、腫瘍のタイプによって使用する薬剤が異なります。
悪性グリオーマにはテモダール療法を行い、時にインターフェロンβを併用する場合もあります。悪性リンパ腫にはメソトレキセートを中心とする治療、また、胚細胞系腫瘍ではCARE療法(カルボプラチン、エトポシドの組み合わせ)や、ICE療法(イフォスファミド、シスプラチン、エトポシドの組み合わせ)などでの治療を行っています。化学療法に伴う嘔吐を最小限に抑える制吐剤を用いたり、副作用に対する迅速な対応ができるように、化学療法室や薬剤部と綿密に連携を取りながら行っています。また、難治性の腫瘍に対しては薬剤量を通常より多く使用する大量化学療法も行っています。特に前述の小児脳腫瘍に対しては末梢血幹細胞移植を用いた大量化学療法を小児科と協力して行っています。
8. 膠芽腫に対する腫瘍治療電場療法(製品名:オプチューン®)
腫瘍治療電場療法は膠芽腫に対する新しい治療法として開発されたものです。この治療は脳内に特殊な電場を発生させて腫瘍増殖を抑制する新たな治療方法です。初回摘出手術後に膠芽腫と診断され、初期治療の放射線療法(拡大局所照射)、それと併用して行われる化学療法 (テモゾロミド)を終了した膠芽腫の患者さんにその治療後の維持療法として腫瘍治療電場療法が選択できます。※保険は初発膠芽腫のみ適用 オプチューン®は、電場を作り出す粘着性シートに取り付けられたセラミック製の電極パッド(アレイ)を、頭髪をきれいに剃った頭部に4枚貼り付けることで脳内に治療電場を作り出し、急速に増殖を繰り返す膠芽腫の細胞分裂を阻害することで、腫瘍細胞を抑えるように作用します。 アレイは1週間に2回程度貼り替えます。一人でアレイを貼り替えるのは難しいため、治療協力者の補助が必要です。基本的に自宅で行う治療です。バッテリーで作動する携帯タイプの医療機器で、昼夜を問わず継続して長時間使用することができるように設計されています。可能な限りの継続的治療が推奨されるため、頭皮の副作用を避けて、できるだけ継続して(少なくとも4週間以上の継続的使用 / 使用時間率75%以上)治療を続けることが大切です。詳しくはwww.optune.jpまで。
9. ITB療法
ITB(Intrathecal Baclofen)療法とは、手足の筋肉が過度に緊張した痙縮という状態に対して、痙縮の改善を目的にバクロフェンという薬剤を持続髄腔内注入する治療です。痙縮は脳卒中、脳挫傷、脊髄損傷、脊髄小脳変性症などの疾患により来すことがあります。この治療を行うためには持続注入するカテーテル、ポンプを留置する手術が必要で、一般的にはカテーテルを腰からくも膜下腔に、ポンプを下腹部に留置します。治療の効果が得られれば歩行状態や下肢の痛みが改善します。
10. ボツリヌス療法
顔面痙攣に対して新たに開発された注射による治療法です。痙攣のある顔の筋肉にごく少量の注射を行うことで痙攣を止めることが可能です。副作用もほとんどありませんが、効果は3〜4ヶ月で切れるため、くりかえし行う必要があります。顔や眼の周囲の痙攣に特に有効で、外来で治療が可能です。
脳卒中などで手足が拘縮した場合にも、硬い部分に注射することによって拘縮を和らげてリハビリをしやすくすることができます。また、斜頸(頚部ジストニア)にも首や肩の筋肉に投与して症状の緩和に効果を上げています。