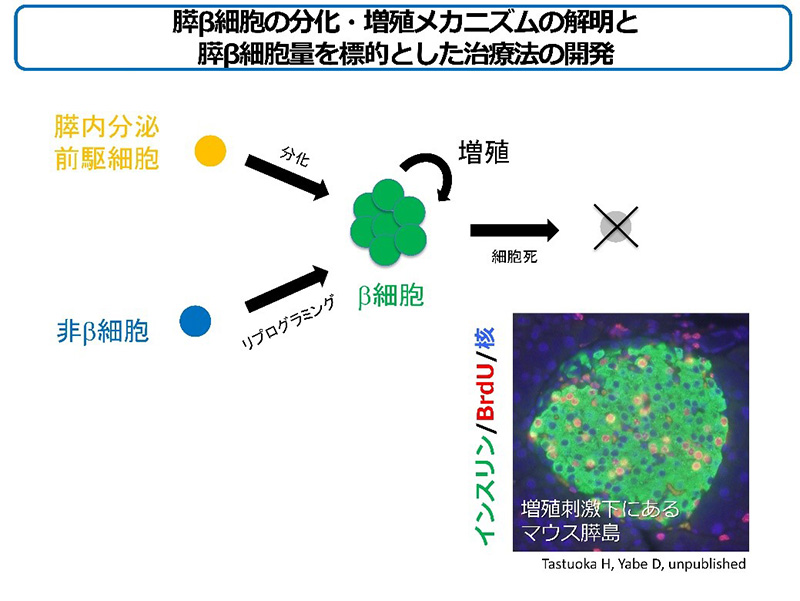
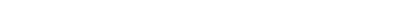糖尿病と診断した場合には、その成因についても必ず検討する必要があります。糖尿病の成因に様々な程度で係わる糖尿病の遺伝素因を正しく診断することは、患者一人のみならずその家族についても、病態に適した治療法の選択と予後の改善につながります。若年発症糖尿病 (MODY: maturity-onset diabetes of the young)は、単一遺伝子の変異によって糖尿病を発症する単一遺伝子疾患の糖尿病であり、常染色体優性遺伝形式をとり、膵β細胞の機能低下により、若年でインスリン分泌不全型の糖尿病を発症します。MODY遺伝子は、現在まで1~14まで報告されていますが、日本で複数家系での再現性があり確立されているのはMODY 1, 2, 3, 5, 6です。MODYの典型例は、当初発端者あるいは家系内の少なくとも1人の罹患者が25歳以下の若年発症で、3世代以上の濃厚な家族歴を有する痩せ型の糖尿病症例とされてきました。我々は、日本人の MODY5, 6 では低浸透率の病態が少なくないことを明らかにして、現在のMODY診断基準は適切でないことを報告し、独自の調査基準(家族歴では 3世代以上を必須とせず、2世代例や弧発例も対象)を新たに設定しました。そして症例を蓄積することによって、概ね35歳までに糖尿病を発症し、著明な肥満歴がなく、インスリン分泌能の低下した膵島自己抗体陰性の症例を見た場合に、MODYを疑う必要があることを明らかにしました。欧米では、MODYが疑われる症例の8割に既知MODY遺伝子変異が検出されていますが、日本人においては3~4割程度しか検出されず、未知の多くのMODY遺伝子の存在が推測されています。
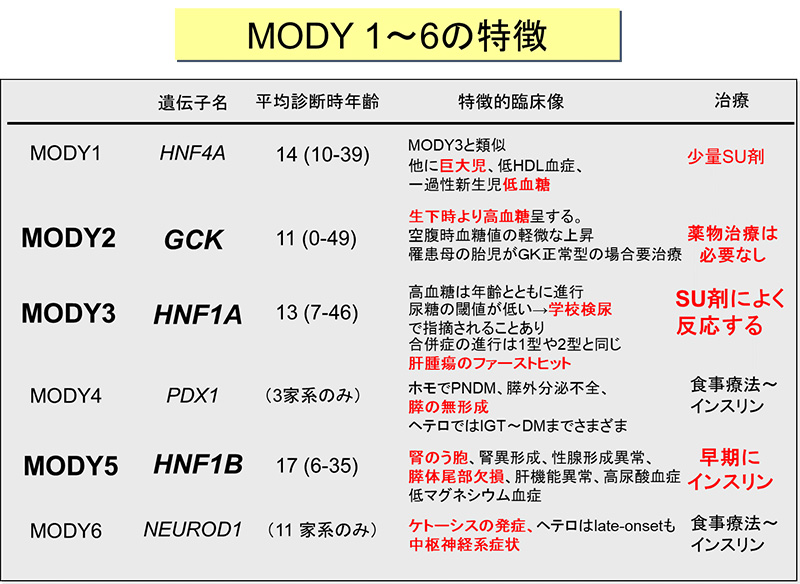
我々は原因遺伝子が未知のMODY様家系を約400家系以上所有しており、臨床情報に基づくサンプルの亜分類とともに、連鎖解析、トランスクリプトーム、エクソーム、レギュローム等を組み合わせた方法で未知MODY遺伝子を探索しています。既知MODY蛋白は互いに密接に連携した転写因子ネットワーク「膵島機能ネットワーク」を構成しています。従って、臨床像が類似する未知MODYの原因遺伝子も、同ネットワークに属する転写因子または標的分子をコードすると推定しています。
一方我々は、超高感度質量分析器に世界初の2型糖尿病感受性遺伝子カルパイン10(CAPN10)を供して解析を進め、微小管結合蛋白(MAP1B)が標的基質であることを見出しました。そしてCAPN10欠失マウスを用いた解析の結果、CAPN10の発現の低下によりMAP1Bの切断が障害され、微小管機能とアクチン再構築の障害が起こり、インスリン分泌異常が起こることを見出しました。
新規MODY遺伝子同定によって、未知のインスリン分泌不全機構が分子レベルで明らかになり、新たな創薬標的となるばかりでなく、その知見はインスリン分泌不全を特徴とするコモンの日本人2型糖尿病(T2DM)の病態解明や治療に展開できることは疑いありません。近い将来、MODYなど単一遺伝子異常型糖尿病に関連する遺伝子解析がコモンの多遺伝子異常型糖尿病T2DMの遺伝学的洞察を得るための最も有益な手段となると考え研究を進めています。
多遺伝子異常による糖尿病
Horikawa Y, et al. Nat Genet 26: 163-175, 2000
Yasuda K, Miyake K, Horikawa Y, et al. Nat Genet 40: 1092-1097, 2008.
Hatta T, et al. Sci Rep 8:16756, 2018
※厚生労働科学研究費補助金事業(難治性疾患等克服研究事業)
MODY1-6の病態調査と識別的診断基準の策定(H23-難治-一般-101)研究アンケート報告(PDF:668KB)